کلسترول HDL (کلسترول خوب): فراتر از یک عدد
راهنمای کامل برای درک و مدیریت آن
بخش ۱: کلسترول HDL چیست؟ (کالبدشکافی «تیم نظافت و بازیافت» بدن)
۱.۱. تعریف بنیادین: HDL فراتر از کلسترول
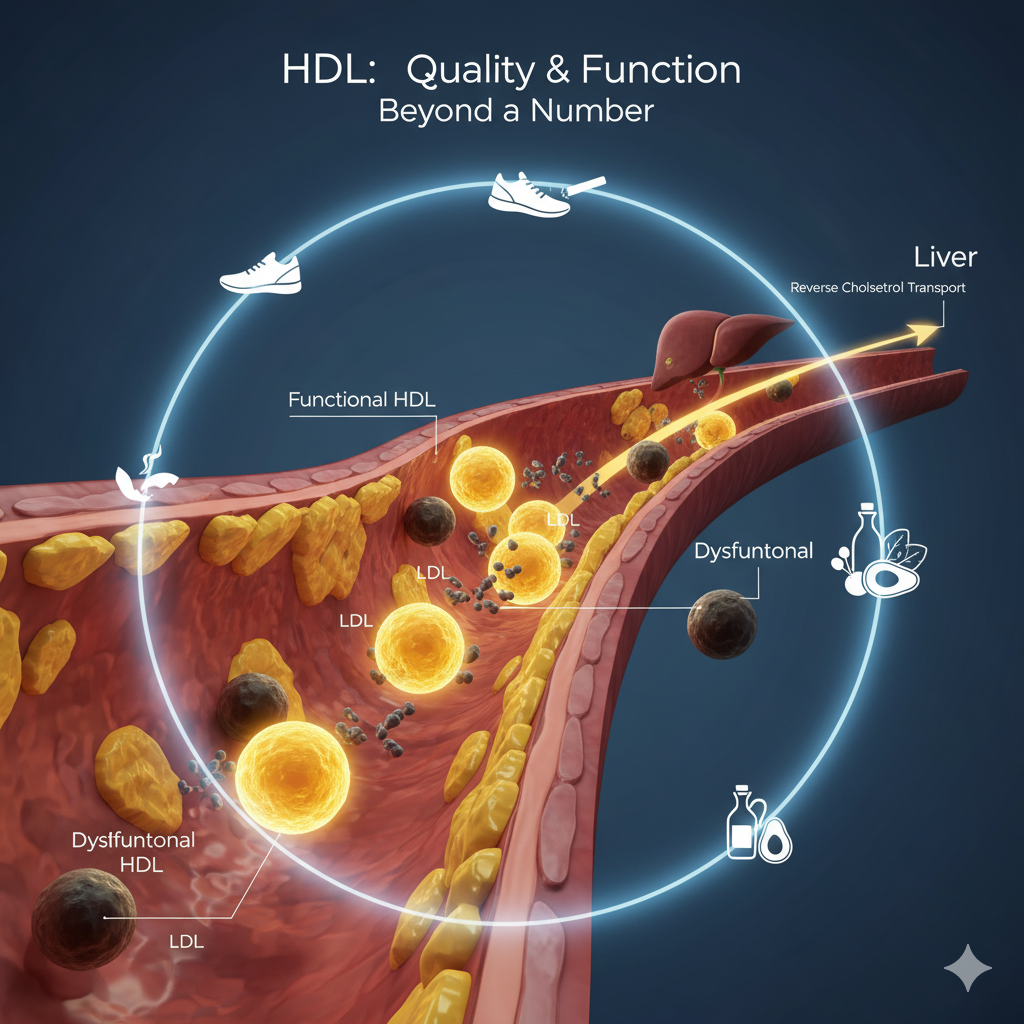
درک کلسترول HDL با یک تمایز کلیدی آغاز میشود: HDL مخفف «لیپوپروتئین با چگالی بالا» (High-Density Lipoprotein) است. لیپوپروتئینها ذرات پیچیدهای هستند که از ترکیب چربی (لیپید) و پروتئین ساخته شدهاند. کلسترول، به عنوان یک ماده مومیشکل، به دلیل ساختار شیمیاییاش نمیتواند به تنهایی در محیط مبتنی بر آب خون حرکت کند. بنابراین، برای حمل و نقل در سراسر بدن به این «وسایل نقلیه» یا «حاملها»ی لیپوپروتئینی نیاز دارد.
آزمایش خونی که ما آن را «کلسترول HDL» (HDL-C) مینامیم، در واقع میزان کلسترول (“مسافران”) را که توسط ذرات HDL (“اتوبوسها”) حمل میشوند، اندازهگیری میکند، نه تعداد یا کیفیت خود اتوبوسها را. این تمایز اساسی برای درک اینکه چرا سطح HDL به تنهایی گویای تمام داستان نیست، حیاتی است.
۱.۲. استعاره: HDL به عنوان «تیم نظافت و بازیافت»
برای درک عملکرد HDL، اغلب از استعاره «تیم نظافت و بازیافت» یا «کامیون جمعآوری زباله» استفاده میشود. در این سناریو:
- LDL (کلسترول بد): لیپوپروتئین با چگالی کم (LDL) کلسترول را از کبد به بافتهای بدن میرساند. اما سطوح بالای LDL منجر به رسوب کلسترول در دیواره شریانها و ایجاد پلاکهای آترواسکلروتیک میشود.
- HDL (کلسترول خوب): HDL مانند یک تیم نظافت عمل میکند. مأموریت آن «جذب» و «جمعآوری» کلسترول اضافی از بافتهای محیطی، به ویژه از دیواره شریانها، است.
- بازیافت: HDL این کلسترول جمعآوری شده را به کبد بازمیگرداند. در کبد، که به عنوان مرکز بازیافت عمل میکند، کلسترول پردازش شده و برای دفع از بدن آماده میشود.
۱.۳. مکانیسم عمیق: انتقال معکوس کلسترول (RCT)
این فرآیند «نظافت» به طور علمی «انتقال معکوس کلسترول» (Reverse Cholesterol Transport یا RCT) نامیده میشود. این یک فرآیند بیوشیمیایی پیچیده و چند مرحلهای است:
- تولید ذرات نوپا: کبد و رودهها ذرات HDL «خالی» و دیسکیشکل (Nascent HDL) را تولید میکنند. جزء اصلی این ذرات، پروتئینی به نام آپولیپوپروتئین A1 (ApoA-1) است.
- خروج کلسترول (Efflux): سلولهای محیطی (مانند ماکروفاژها در پلاکهای شریانی) کلسترول اضافی خود را از طریق «دروازههای» پروتئینی تخصصی (مانند ABCA1) به بیرون پمپ کرده و روی ذرات HDL نوپا تخلیه میکنند.
- بلوغ ذرات: آنزیمی به نام LCAT کلسترول آزاد روی سطح HDL را به استر کلسترول تبدیل کرده و آن را به هسته ذره منتقل میکند. این فرآیند باعث میشود HDL دیسکیشکل، به شکل کروی و «بالغ» تبدیل شود.
- تحویل به کبد: HDL بالغ و پر از کلسترول، به کبد بازمیگردد و مستقیماً از طریق گیرندههایی مانند SR-B1 محموله کلسترول خود را تحویل میدهد تا از بدن دفع شود.
این مکانیسم نشان میدهد که HDL یک «چیز» واحد نیست، بلکه یک «سیستم» پویا است. عملکرد صحیح این سیستم به هماهنگی کامل بین اجزای مختلف آن بستگی دارد.
بخش ۲: چرا HDL (خوب) نامیده میشود؟ (پارادوکس کمیت در برابر کیفیت)
۲.۱. نقشهای محافظتی کلاسیک (چرا “خوب” است)
شهرت HDL به عنوان کلسترول «خوب» از نقشهای محافظتی چندگانه آن در برابر بیماریهای قلبی-عروقی، به ویژه آترواسکلروز (تصلب شرایین)، ناشی میشود:
- اثر اصلی ضد آترواسکلروتیک: HDL با حذف کلسترول از سلولهای کفآلود (foam cells) در پلاکهای شریانی، مستقیماً با آترواسکلروز مقابله میکند.
- اثرات آنتیاکسیدانی: HDL از اکسیداسیون LDL (“کلسترول بد”) جلوگیری میکند. LDL اکسید شده، شکل بسیار خطرناکی است که فرآیند تشکیل پلاک را تسریع میکند.
- اثرات ضد التهابی: آترواسکلروز اساساً یک بیماری التهابی است. HDL فرآیندهای التهابی زمینهساز آترواسکلروز را محدود میکند.
- اثرات ضد ترومبوتیک (ضد لخته): HDL همچنین دارای خواصی است که به جلوگیری از تشکیل لخته خون کمک میکند.
۲.۲. نکته تخصصی: چالش “فرضیه HDL”
برای دههها، مطالعات اپیدمیولوژیک نشان دادند که هرچه سطح HDL-C بالاتر باشد، خطر بیماری قلبی کمتر است. این مشاهدات منجر به «فرضیه HDL» شد: افزایش HDL به طور فعال از قلب محافظت میکند.
با این حال، شواهد جدیدتر این فرضیه ساده را به چالش کشیده است:
- شکست کارآزماییهای دارویی: داروهایی که به طور خاص برای افزایش شدید سطح HDL-C طراحی شده بودند، علیرغم افزایش موفقیتآمیز HDL-C، نتوانستند خطر حملات قلبی را کاهش دهند.
- شواهد ژنتیکی: افرادی که دارای جهشهای ژنتیکی هستند که به طور طبیعی سطح HDL-C بسیار بالایی به آنها میدهد، لزوماً خطر قلبی کمتری ندارند.
- پارادوکس HDL بسیار بالا: شواهد نوظهور نشان میدهEد که HDL-C بسیار بالا (به عنوان مثال، بالای 80 mg/dL) ممکن است اثر محافظتی خود را از دست بدهد و حتی با افزایش خطر بیماری قلبی مرتبط باشد.
۲.۳. پاسخ پارادوکس: “HDL ناکارآمد” (Dysfunctional HDL)
این تناقضات منجر به درک یک مفهوم حیاتی شد: “HDL ناکارآمد” (Dysfunctional HDL). این یافته نشان میدهد که «کیفیت» و «عملکرد» HDL ممکن است بسیار مهمتر از «کمیت» (سطح HDL-C) آن باشد.
HDL میتواند «خراب» شود. در شرایط بیماری مزمن مانند التهاب سیستمیک، استرس اکسیداتیو، دیابت نوع ۲، یا قرار گرفتن در معرض دود سیگار، ساختار و ترکیب پروتئینی ذرات HDL تغییر میکند.
این HDL «ناکارآمد» خواص محافظتی خود را از دست میدهد. این ذره دیگر نمیتواند به طور مؤثر کلسترول را از سلولها خارج کند و خواص ضد التهابی خود را از دست داده و حتی ممکن است به التهاب و آترواسکلروز دامن بزند.
۲.۴. تمرکز جدید: “عملکرد” مهمتر از “مقدار” است
این پارادوکس، تمرکز تحقیقات را از اندازهگیری ساده HDL-C (مقدار) به سمت سنجش «عملکرد HDL» (کیفیت) تغییر داده است.
مهمترین معیار عملکردی، «ظرفیت خروج کلسترول» (Cholesterol Efflux Capacity – CEC) است. CEC یک آزمایش آزمایشگاهی است که مستقیماً میسنجد HDL موجود در خون یک فرد چقدر در انجام وظیفه اصلی خود – یعنی «خارج کردن» کلسترول از ماکروفاژها – کارایی دارد.
اهمیت CEC در این است که مطالعات نشان میدهند این شاخص، پیشبینیکننده قویتری برای خطر بیماری قلبی است، صرف نظر از اینکه سطح HDL-C چقدر است. به عبارت دیگر، داشتن HDL پایین اما «بسیار کارآمد» میتواند محافظتکنندهتر از داشتن HDL بالا اما «ناکارآمد» باشد.
بخش ۳: علائم و تشخیص: (تفسیر اعداد و سطوح مطلوب)
۳.۱. تهدید خاموش
سطح پایین HDL، مشابه سطح بالای LDL، یک «تهدید خاموش» در نظر گرفته میشود. HDL پایین به خودی خود هیچ علامت فیزیکی فوری ایجاد نمیکند.
علائم تنها زمانی ظاهر میشوند که عواقب طولانیمدت این عدم تعادل – یعنی آترواسکلروز (تنگ شدن عروق) – به مرحله پیشرفته رسیده باشد. به همین دلیل، تنها راه برای تشخیص HDL پایین، انجام آزمایش خون منظم به نام «پنل چربی» است.
۳.۲. تفسیر اعداد: راهنمای سطوح HDL
سطوح HDL بر حسب میلیگرم بر دسیلیتر (mg/dL) اندازهگیری میشود. تفسیر این اعداد به جنسیت بستگی دارد:
| وضعیت | مردان (mg/dL) | زنان (mg/dL) | تفسیر بالینی |
|---|---|---|---|
| پایین (پرخطر) | کمتر از ۴۰ | کمتر از ۵۰ | این سطح پایین در نظر گرفته شده و با افزایش خطر بیماری قلبی مرتبط است. |
| طبیعی / متوسط | ۴۰ – ۵۹ | ۵۰ – ۵۹ | این محدوده طبیعی در نظر گرفته میشود اما بهینه نیست. |
| مطلوب (محافظ) | ۶۰ یا بالاتر | ۶۰ یا بالاتر | این سطح بهترین حالت در نظر گرفته میشود و به محافظت در برابر بیماری قلبی کمک میکند. |
| بسیار بالا | بالاتر از ۸۰ | بالاتر از ۸۰ | سطوح بسیار بالا لزوماً بهتر نیستند و ممکن است نشاندهنده HDL ناکارآمد یا اختلال ژنتیکی باشند. |
۳.۳. HDL در تصویر بزرگتر: مدیریت ریسک جامع
درک HDL در انزوا کافی نیست. مدیریت خطر قلبی-عروقی مستلزم ارزیابی کل پروفایل لیپیدی است.
نکته کلیدی: HDL بالا، LDL بالا را خنثی نمیکند.
این یک تصور غلط رایج است. سطح بالای LDL (کلسترول بد) عامل اصلی و مستقیم تجمع پلاک است. HDL «خوب» نمیتواند تمام LDL اضافی را پاکسازی کند. بنابراین، حتی اگر سطح HDL شما بالا باشد، سطح بالای LDL همچنان یک عامل خطر جدی و مستقل است. اولویت اول در درمان، همیشه کاهش LDL است.
شاخصهای جایگزین که پزشکان اغلب از آنها استفاده میکنند:
- نسبت کلسترول (Cholesterol Ratio): (کلسترول کل تقسیم بر HDL). نسبت مطلوب زیر ۳.۵ به ۱ و نسبت خوب زیر ۵ به ۱ در نظر گرفته میشود.
- کلسترول غیر HDL (Non-HDL-C): (کلسترول کل منهای HDL). این شاخص، مجموع تمام لیپوپروتئینهای «بد» (ایجاد کننده پلاک) را نشان میدهد و پیشبینیکننده بهتری برای خطر قلبی است.
بخش ۴: علل و عوامل خطر HDL پایین
سطوح پایین HDL-C میتواند ناشی از ترکیبی از عوامل ژنتیکی، انتخابهای سبک زندگی و شرایط پزشکی زمینهای باشد.
۴.۱. عوامل ژنتیکی
اگرچه نادر هستند، برخی اختلالات ژنتیکی میتوانند باعث سطوح بسیار پایین HDL شوند:
- بیماری تانجیر (Tangier Disease): یک بیماری ژنتیکی بسیار نادر که با سطوح تقریباً صفر HDL مشخص میشود.
- کمبود خانوادگی HDL: ناشی از جهش در ژنهایی است که برای سیستم انتقال معکوس کلسترول (RCT) حیاتی هستند، مانند:
- APOA1: ژنی که پروتئین اصلی HDL را میسازد.
- ABCA1: ژنی که «دروازه» خروج کلسترول از سلولها را کد میکند.
- LCAT: ژنی که آنزیم کلیدی برای بلوغ HDL را میسازد.
۴.۲. عوامل سبک زندگی
اینها شایعترین و قابل اصلاحترین علل HDL پایین هستند:
- سیگار کشیدن: سیگار کشیدن به طور مستقیم سطح HDL-C را کاهش میدهد. مهمتر از آن، باعث آسیب اکسیداتیو به ذرات HDL شده و آنها را به HDL «ناکارآمد» تبدیل میکند.
- کمتحرکی (Physical Inactivity): عدم فعالیت بدنی منظم یک عامل خطر مستقل و قوی برای HDL پایین است.
- اضافه وزن و چاقی: به ویژه تجمع چربی در ناحیه شکم (چاقی مرکزی) به شدت با HDL پایین مرتبط است.
۴.۳. شرایط پزشکی مرتبط
- دیابت نوع ۲ و مقاومت به انسولین: HDL پایین یک ویژگی کلاسیک در افراد مبتلا به دیابت نوع ۲ و مقاومت به انسولین است. مقاومت به انسولین منجر به افزایش تریگلیسیرید میشود، که این امر باعث تغییر ساختار HDL و تجزیه سریعتر آن میگردد.
- رژیم غذایی: رژیم غذایی سرشار از کربوهیدراتهای تصفیه شده (شکر، نان سفید، نوشابهها) میتواند سطح تریgلیسیرید را افزایش داده و در نتیجه به طور ثانویه سطح HDL را کاهش دهد.
۴.۴. داروها
مصرف برخی داروها میتواند به طور موقت سطح HDL را کاهش دهد:
- بتابلاکرها (داروهای فشار خون و قلبی)
- استروئیدهای آنابولیک
- برخی دیورتیکها (داروهای ادرارآور)
بخش ۵: چگونه HDL خود را افزایش دهیم؟ (استراتژیهای جامع برای بهبود کمیت و کیفیت)
با توجه به شکست مداخلات دارویی که صرفاً HDL-C را هدف قرار میدادند، اکنون تمرکز اصلی برای بهبود HDL بر تغییرات سبک زندگی است. شواهد نشان میدهند که این تغییرات نه تنها ممکن است سطح HDL-C را افزایش دهند، بلکه (مهمتر) «عملکرد» HDL را نیز بهبود میبخشند.
۵.۱. ورزش هوازی منظم
- نوع ورزش: فعالیت هوازی (Aerobic) موثرترین راه برای افزایش HDL است (مانند پیادهروی سریع، دویدن، دوچرخهسواری، شنا).
- میزان ورزش: هدف باید حداقل ۱۵۰ دقیقه فعالیت با شدت متوسط در هفته (مانند ۳۰ دقیقه، ۵ روز در هفته) باشد.
- ورزش مقاومتی (قدرتی): تمرین با وزنه نیز مفید است. ترکیب ورزش هوازی و مقاومتی ممکن است بهترین نتایج را به همراه داشته باشد.
۵.۲. ترک سیگار
- اثر فوری: ترک سیگار یکی از سریعترین و قطعیترین راهها برای بهبود HDL است.
- جدول زمانی: مزایا به سرعت آغاز میشوند. افزایش قابل اندازهگیری HDL میتواند در عرض چند هفته پس از ترک شروع شود.
- بهبود عملکرد: مهمتر از افزایش سطح، ترک سیگار باعث بهبود عملکرد HDL میشود و ظرفیت خروج کلسترول (CEC) آن را بهبود میبخشد.
۵.۳. مدیریت وزن
- هدف: اگر اضافه وزن دارید، کاهش وزن، حتی به میزان متوسط (۵ تا ۱۰ درصد وزن بدن)، میتواند به طور قابل توجهی به افزایش سطح HDL کمک کند.
- مکانیسم: کاهش وزن سرعت تجزیه (کاتابولیسم) ذرات HDL را کاهش میدهد و به آنها اجازه میدهد مدت بیشتری در گردش خون بمانند.
۵.۴. تغییرات رژیم غذایی
تمرکز رژیم غذایی باید بر «جایگزینی» چربیهای ناسالم و کربوهیدراتهای تصفیه شده با چربیهای سالمتر و فیبر باشد.
غذاهایی که باید محدود شوند:
- چربیهای ترانس: (موجود در روغنهای «هیدروژنه») بدترین نوع چربی هستند، زیرا HDL را کاهش میدهند.
- کربوهیدراتهای تصفیه شده و قندها: (شکر، نوشابهها، نان سفید) تریگلیسیرید را افزایش داده و HDL را کاهش میدهند.
غذاهایی که باید مصرف شوند:
- چربیهای تک غیراشباع (MUFAs): ستون فقرات رژیم غذایی برای HDL سالم.
- روغن زیتون: به ویژه فرابکر (Extra Virgin). مزیت آن فقط نوع چربی نیست، بلکه محتوای بالای پلیفنولها (آنتیاکسیدانها) است که عملکرد HDL را بهبود میبخشد.
- آووکادو: مصرف منظم آن با بهبود سطح HDL مرتبط است.
- آجیلها: مانند بادام و گردو.
- چربیهای چند غیراشباع (PUFAs – Omega-3):
- ماهیهای چرب: مانند سالمون، ساردین و ماهی خالمخالی. امگا ۳ در درجه اول باعث کاهش قابل توجه تریgلیسیرید میشود و به طور غیرمستقیم به بهبود متابولیسم HDL کمک میکند.
- فیبر محلول: غذاهای غنی از فیبر مانند غلات کامل (جو دوسر) و حبوبات میتوانند LDL را کاهش دهند و نسبت HDL به کلسترول کل را بهبود بخشند.
بازبینی توسط متخصص
بازبین علمی این مقاله
آیا سطح HDL پایین شما میتواند ژنتیکی باشد؟
اگر با وجود سبک زندگی بسیار سالم، سطح HDL شما به طور مداوم پایین است، ممکن است یک علت ژنتیکی زمینهای مانند کمبود خانوادگی HDL وجود داشته باشد. درک این موضوع میتواند به مدیریت بهتر خطر قلبی شما کمک کند.
دریافت مشاوره ژنتیک